Chirurgia Protesica dell' Anca
Cos'è
I primi tentativi di artroplastica dell’anca per la coxartrosi risalgono alla fine del 1800.
Come è facilmente intuibile, le pratiche che si sono susseguite sono state molteplici, ma di scarsa efficacia: veniva infatti utilizzato l’avorio o addirittura il vetro, per cui le protesi risultavano troppo fragili e non in grado di sopportare il peso del corpo umano per lungo tempo.
Nel 1930 l’utilizzo dell’acciaio inox ha permesso di impiantare la prima protesi d’anca totale, che dimostrava tuttavia dei difetti, lasciando detriti metallici nell’articolazione, fatto poi ripetutosi negli anni 2000 con gli accoppiamenti metallo-metallo, oramai sempre meno usati.
La Metallosi infatti è un problema spesso importante sia per i tessuti circostanti sia per la presenza di metallo riassorbito nel sangue e quindi in circolo; per questo la scelta di molti chirurghi, me compreso, è quella di accoppiamenti ceramica-ceramica o ceramica-polietilene.
Diversi studi hanno portato all’utilizzo della ceramica, che si è rivelata in grado di ridurre l’usura della protesi nel tempo in modo clinicamente trascurabile, vantando un significativo follow-up(durata) anche a distanza di decenni.
Le innovazioni introdotte negli anni ‘90 hanno permesso alla protesi d’anca di ottenere notevoli risultati clinici, migliorando sia per quanto riguarda i materiali utilizzati, sia per quanto riguarda le tecniche di inserimento con l'introduzione delle procedure meno invasive.
Patologie
Diagnostica
Nel considerare l’indicazione ad una protesi d’anca è fondamentale indagare diversi aspetti, legati alla storia clinica del paziente (anamnesi) e l’esame obiettivo.
Verranno poi prese in analisi le indagini strumentali (radiografia, risonanza magnetica o TAC, questi ultimi solo se necessari).
Il paziente che giunge nei miei ambulatori, dovrà aver eseguito un percorso diagnostico di base mediante
Un esame clinico per discriminare tra una coxartrosi e una problematica alla colonna(stenosi lombare o discopatia).
Le prime valutazioni durante la visita specialistica riguardano:
- l’andatura del paziente e i segni indiretti (es. segno di Trendelemburg);
- la ricerca del dolore/fastidio alzandosi da una sedia e salendo sul lettino;
- la lunghezza degli arti ed eventuali deformità;
- lo stato muscolare.
- la valutazione di ginocchia, caviglie ed eventuale rigidità lombare.
Un esame diagnostico radiografico standard con RX del bacino per anche in piedi(ortostasi) e relative proiezioni laterali(sono gli esami standard che ogni paziente con sospetto di artrosi di anca o coxartrosi dovrebbero avere prima di ogni valutazione).
Grazie ad essi potremo valutare se l'artrosi è moderata o avanzata, se il Range of Motion sono limitati, se si tratta di una coxa vara o valga o una coxa profonda. In molti casi, specie nei giovani, la coxartrosi è dovuta a non diagnosi di patologie congenite o dell'età evolutiva, come la displasia congenita di anca o il Morbo di Perthers.
Altre volte la patologia artrosica è conseguente a necrosi avascolare della testa del femore, le cui possibil cause sono anche da ricercarsi in terapie oncologiche e immuno soppressive(corticosteroidi).
È importante, dunque, un’attenta valutazione di ogni caso nello specifico, partendo dai alcuni aspetti fondamentali
a) il dolore percepito;
b) le necessità funzionali del paziente e le limitazioni della qualità di vita
c) le aspettative dopo l'intervento(ripresa attività fisiche e sportive)
d) lo stato fisico di partenza e le patologie associate
ALTRA SEZIONE ( terapia conservativa)
È di fondamentale importanza la diagnosi accurata in fase precoce della patologia, in quanto le strategie conservative possono prevenire o ritardare una degenerazione irreversibile.
I trattamenti della coxartrosi, prima di considerare l’impianto della protesi d’anca, sono diversi, prevedendo:
antinfiammatori (FANS o COX2);
fisioterapia con mantenimento del tono muscolare endel movimento, idrokinesiterapia e terapia termale(fangoterapia, riabilitazione in acqua);
perdita di peso se alto indice di massa corporea BMI, miglioramento dello stile alimentare e attività motoria quotidiana;
iniezioni di acido ialuronico o di collagene;
medicina rigenerativa con indicazioni molto precise (PRP e cellule staminali) xxxx link interno
Una diagnosi non solo accurata, ma anche precoce, permette di ritardare il più possibile la progressione della coxartrosi, di controllare il dolore, di mantenere la mobilità e la conseguente autonomia del paziente.
Il candidato ad una protesi, dunque, non risponde più positivamente ai trattamenti conservativi sopra elencati, manifestando continuamente dolore e serie difficoltà nella deambulazione con riduzione della qualità di vita.
Chirurgia
LA SCELTA CHIRURGICA
Le informazioni sulla progressione della gravità della coxalgia (dolore anca), del deficit funzionale e della deambulazione, possono essere un’utile guida alla scelta del momento appropriato per l’operazione, il cosidetto TIMING CHIRURGICO
La scelta chirurgica nel trattamento di una patologia degenerativa dell’anca non può limitarsi solo alla singola articolazione, ma deve considerare anche il paziente nella sua totalità, quindi indagare l’eventuale coesistenza di:
- uno stato immunodepresso;
- un disturbo della coagulazione;
- una patologia diabetica;
- un disturbo neurologico in atto,
- un disturbo lombare(il + frequente)
elementi fondamentali nel gestire al meglio un intervento e il decorso post-operatorio successivo.
Il paziente deve essere estremamente convinto e motivato e sopratutto INFORMATO, in quanto la scelta chirurgica non può essere imposta e in alcuni casi può anche risultare deleteria, soprattutto quando le indicazioni post-operatorie non vengono seguite con assoluto rigore e cura. Molti fallimenti sono dovuti ad una mancata compliance clinico riabilitativa del paziente stesso.
Prima di intraprendere il percorso chirurgico è necessario valutare:
- quanto è intenso il dolore all’anca?
- quanto a lungo il paziente riesce a camminare?
- il paziente utilizza un bastone o altri ausili(sedia a rotelle)?
- riesce a salire le scale autonomamente o utilizza sempre il corrimano o una stampella?
- indossa le calze da solo, può eseguire l'igiene personale in autonomia e si siede su qualunque sedia senza problemi, sale e scende dalla macchina con facilità?
- La domanda, infine, più importante è: il decadimento corporeo, muscolare ed emotivo sono in rapida progressione tali da non poter più tornare indietro?
La risposta a questa domanda può essere illuminante e può aiutare sia il chirurgo che il paziente nella scelta del percorso giusto da intraprendere.
L'INTERVENTO CHIRURGICO
L’impianto di protesi d’anca è un vero e proprio percorso, che consta di tre passaggi fondamentali:
- la preparazione preoperatoria
- l’intervento
- la riabilitazione post-operatoria
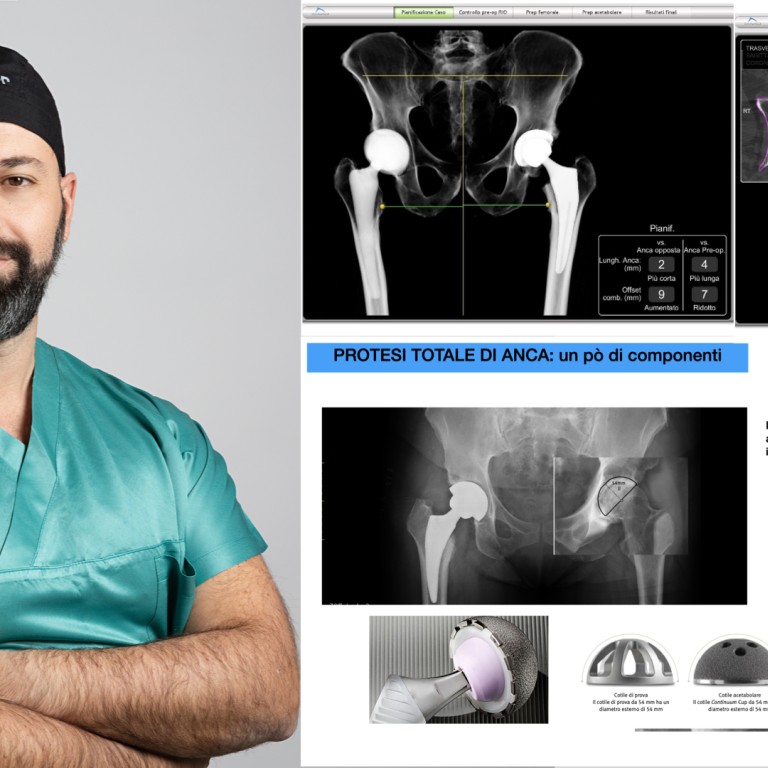
Prima di procedere all'intervento il chirurgo deve procedere alla pianificazione preoperatoria, che è necessaria per ridurre al minimo le complicanze ed ottimizzare la ricostruzione dell’articolazione coxo-femorale.
Viene effettuata con software appositi, basandosi sui risultati delle radiografie effettuate in diverse proiezioni e con punti di riferimento fissi per ottenere la calibrazione e il corretto ingrandimento delle immagini.
A questo punto, l’operazione rappresenta a tutti gli effetti la parte intermedia del viaggio, in cui il paziente deve affidarsi completamente al chirurgo; la fiducia da parte del paziente e la massima dedizione ed impegno da parte dello specialista rappresentano gli elementi fondamentali.
LA TECNICA CHIRURGICA
Tutte le strade portano a ROMA! Ma non tutte le strade sono uguali...
Per accedere all'articolazione dell'anca esistono almeno 3 tipi di approcci
- Posteriore o postero laterale (che pratico in casi selezionati o in caso di revisioni protesiche)
- Laterale diretta (raramente)
- Via Anteriore (AMIS) la mia via d'accesso preferita! (xxx link alla via anetriorexxx zzzz )
La protesi d’anca, è in parte una nuova articolazione ed in parte deve rimanere la stessa, rispettando e mantenendo i tessuti molli del paziente, la sua variante anatomica (vara? valga?) e le versioni o rotazioni del collo rispetto alla tesa e al bacino.
Questo concetto è fondamentale nella ricerca della mini-invasività, che non vuol dire affatto una ferita chirurgica più piccola, ma significa rispetto dei tessuti adiacenti specie quelli muscolari che rappresentano il motore dell'articolazione, ma che sono al tempo stesso fondamentali nel processo di guarigione e quindi importanti per un risultato di qualità.
Un approccio mini-invasivo non riguarda solo l’impianto ma anche:
- l’incisione;
- il posizionamento dei divaricatori;
- il processo di coagulazione e legatura dei vasi;
- la rimozione di eventuali osteofiti, corpi mobili e frammenti;
- la conservazione dell'osso senza essere troppo demolitivi;
- l’inserimento della protesi nella maniera pianificata e la verifica intraoperatoria della stabilità e del movimento;
- la rimozione di detriti per evitare calcificazioni, il lavaggio abbondante dei tessuti per evitare le tanto temute infezioni;
- il controllo durante l’intervento della tensione dei tessuti molli rispetto all'impianto previsto;
- la sutura degli strati profondi e superficiali, l'applicazione di eventuali sistemi di pressione negativa nei soggetti obesi o a rischio maggiore di infezione;
- l'analgesia intrachirurgica per un recupero più rapido e indolore(LIA).
Un altro aspetto fondamentale è la possibile necessità futura di un ulteriore intervento, in virtù del fatto che l’età media dei pazienti che si sottopongono all’impianto è diminuita nell'ultimo decennio e risulta, invece, aumentata l’aspettativa di vita oltre che l'aspettativa ludico motoria.
Essere “graditi ospiti e sopratutto chirurgicamente gentili” è prima di tutto un dovere chirurgico, oltre che etico; si rende necessario per garantire un’ottimale gestione della condizione del paziente nel futuro, accompagnandolo fino in fondo nel suo percorso di guarigione.
LA RIABILITAZIONE
L'ultima parte del percorso vede invece il paziente come assoluto protagonista: avrà un impegno quotidiano e dovrà seguire la riabilitazione post-operatoria, testando progressivamente la sua “nuova” articolazione.
La protesi d’anca deve entrare in sintonia con la vecchia articolazione e con ciò che la circonda: tendini, legamenti, muscoli, cute deve essere trattati,salvaguardato e mantenuto in buone condizioni.
Questo è un fattore importantissimo, in quanto la riabilitazione a seguito dell’impianto di protesi di anca, deve fare affidamento principalmente sui muscoli e i tendini, per creare una struttura di supporto stabile per la nuova articolazione.
Detto ciò, la salvaguardia delle strutture adiacenti risulta inefficace se il paziente non si applica adeguatamente nella fase di recupero: la riabilitazione post-operatoria, infatti, è l’ultimo tassello per riacquistare un’autonomia completa, ma deve essere seguita in modo assiduo e con motivazione e grinta.
Il paziente operato di anca può e deve verticalizzarsi(alzarsi dal letto) entro le prime 18-24 ore e nella maggior parte dei casi può deambulare entro lo stesso tempo con stampelle e imparare a salire e scendere le scale e a poter praticare l'igiene personale in circa 2-3 giorni. A questo scopo gli attori sono fondamentali: medico fisiatra e fisioterapista svologno un ruolo determinante per il successo di questo "progetto" di ricostruzione articolare.




